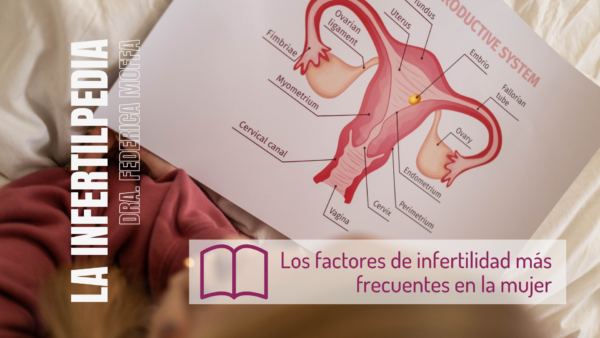
La infertilidad femenina, generalmente, tiene un origen multifactorial. De ahí que la paciente con problemas reproductivos se someta a un examen médico en la primera visita con el especialista en el que se chequee la salud ovárica, tubárica, uterina y hormonal, además de considerar sus antecedentes familiares, su estilo de vida y su edad.
En nuestro anterior post ya dimos unas pinceladas de las causas de infertilidad femenina. En esta ocasión trataremos más en profundidad aquellos factores de infertilidad que se dan de manera más recurrente en las mujeres y que impiden lograr un embarazo o que éste se lleve a término.
“Aunque existen causas comunes y factores que podemos determinar desde la primera visita con la paciente, cada caso es único. La fertilidad es, además, un compendio de condiciones y una secuencia de eventos biológicos que tienen que darse en el momento preciso y de forma adecuada”, explica la Dra. Federica Moffa, de Fertilab Barcelona, “por eso es importante tener en cuenta la respuesta de la paciente a los tratamientos, para saber si estamos ante un diagnóstico adecuado o hay más factores que de inicio no son visibles”, añade la especialista.
Factor de infertilidad ovárico
El funcionamiento anormal del ciclo ovárico es uno de los principales focos de disfunciones femeninas. Las alteraciones en la ovulación afectan a la cantidad y calidad de los óvulos, y pueden deberse a causas endocrinas o bien a la búsqueda del embarazo a edades más avanzadas.
La edad de la mujer juega un papel muy importante en la esterilidad ya que, de manera natural, a medida que se suceden los ciclos ováricos y menstruales, disminuye la reserva ovárica, es decir, del número de óvulos disponibles para ser fecundados. Además, puede ocurrir que, aunque se disponga de una buena reserva ovárica, los ovocitos restantes sean de peor calidad por lo que hay un riesgo mayor de que no generen un embrión viable.
En los casos en los que la futura madre tiene una edad avanzada es recomendable un estudio PGT-A para el estudio de aneuploidías, para evitar la transferencia de embriones aneuploides (cromosómicamente anormales) y para prevenir pérdidas gestacionales.
“A partir de los cuarenta solo entre el 30% y 35% de las mujeres siguen siendo fértiles. A medida que la mujer cumple años, sus ovocitos son de peor calidad y los embriones que se generan con sus óvulos tienen alteraciones cromosómicas en un porcentaje mayor”, explica la Dra. Moffa, Directora médica de Fertilab Barcelona.
Hay otras causas que no son naturales y que afectan también a la función del ciclo ovárico. Se trata de condiciones ginecológicas de tipo endocrino. Entre las más comunes encontramos:
Síndrome del Ovario Poliquístico (SOP), una disfunción que se da debido a un exceso de hormonas andrógenas o por un desequilibrio en la proporción de hormonas LH / FSH que genera folículos mal desarrollados, habiendo un exceso de estos en los ovarios y dando lugar al crecimiento de quistes.
La Insuficiencia Ovárica Prematura (IOP) es otra disfunción endocrina que no debe confundirse con una menopausia prematura, a pesar de que son mujeres menores de cuarenta con ciclos irregulares o que directamente no ovulan.
Factor de infertilidad uterino
Las alteraciones en la morfología del útero también pueden comprometer la fertilidad. Estas malformaciones son congénitas, es decir, la futura madre ya nació con esa morfología uterina que a la hora de reproducirse puede dificultar o imposibilitar la implantación del embrión y desencadenar abortos de manera recurrente.
La endometriosis es un factor de riesgo ya que puede reducir las probabilidades de embarazo, dependiendo de su gravedad y la extensión de la zona afectada. Esta enfermedad es la consecuencia de un crecimiento anormal del endometrio hacia otras partes del cuerpo como los ovarios, las trompas de Falopio o incluso la vejiga y el intestino.
Las tumoraciones, por su parte, también son un factor de riesgo ya que son crecimientos anormales de tejido de tipo benigno como los pólipos, fibromas o miomas uterinos que deforman la cavidad o dificultan la implantación del embrión.
El impacto del moco cervical sobre la fertilidad, también es importante tenerlo en cuenta pues se secreta en el cuello del útero y se encarga de facilitar la llegada del esperma al óvulo, de manera que su consistencia y espesor puede afectar a la movilidad de los espermatozoides. Este recubrimiento también se encarga de aumentar la supervivencia de los espermatozoides. No obstante, puede ocurrir lo contrario y que sea responsable de su muerte si en su composición se concentran anticuerpos antiespermatozoides. Estos anticuerpos se producen porque el sistema inmune de la mujer ataca al esperma considerándolos agente invasor e impide su llegada a las trompas de Falopio donde debería tener lugar la fecundación.
Factor de infertilidad tubárico
Las lesiones en las trompas de Falopio, son también un factor de infertilidad femenina. Estas lesiones pueden ser unilaterales o bilaterales dependiendo si están afectadas ambas trompas. Aunque existen múltiples causas, la mayor problemática reside en enfermedades o infecciones de transmisión sexual como gonorrea o clamidia cuando no son tratadas. La infertilidad puede deberse a una complicación de la enfermedad pélvica inflamatoria, una infección en la parte superior del aparato reproductor femenino causada por estas bacterias o incluso un empleo inadecuado de dispositivos intrauterinos (DIU).
Factor de infertilidad ambiental
Además de las condiciones médicas previamente mencionadas influye el estilo de vida de cada mujer. Los hábitos y conductas no saludables tienen un papel en la infertilidad de etiología femenina, y mayoritariamente son igualmente aplicables en hombres.
Así el consumo habitual de tabaco, alcohol o drogas no solo reduce la fertilidad, sino que puede comprometer también la fertilidad de la descendencia, además de causar daños en el feto.
La obesidad también afecta negativamente debido al desnivel hormonal que conlleva y se encuentra estrechamente ligada al SOP, previamente mencionado. Las mujeres obesas presentan un exceso de estrógenos en su sistema ya que además de en el aparato reproductor, el tejido adiposo puede producir estas hormonas.
Fallo de implantación, cuando todo está bien y no conseguimos el embarazo tras la FIV
Hoy en día, disponemos de soluciones para la mayoría de complicaciones previamente mencionadas. Algunas pueden solventarse por medio de tratamientos de Fecundación in Vitro, (FIV), tratamientos hormonales, intervenciones quirúrgicas o incluso dietas, pero los tratamientos de reproducción asistida también fallan aun cuando todo parece que está bien.
Se considera fallo de implantación aquellos casos en los que después de haber realizado una transferencia de un embrión de buena calidad a un útero aparentemente preparado para la implantación, se da el fracaso reproductivo. “Cuando esto sucede, comienza una segunda anámnesis de la paciente. Ese fallo, que no es un fallo del tratamiento, nos indica que debemos seguir estudiando el caso para encontrar el motivo que impide la gestación”, explica la Dra. Moffa.
Para que el embrión implante es necesario que el endometrio se encuentre en un estado óptimo ya que juega un papel clave para que se produzca la anidación. Entre otros aspectos fundamentales a tener en cuenta, está la microbiota.
La microbiota endometrial es el conjunto de microorganismos que puebla el endometrio. Científicos de Igenomix demostraron en 2016 que el endometrio, a pesar de lo que se pensaba anteriormente, no es un órgano estanco y en él habitan bacterias como en cualquier otro, y para que se produzca la implantación es muy importante tener una alta presencia de Lactobacillus.
“Conocer el microbioma endometrial de la mujer ha permitido dar un paso más en la mejora de los tratamientos. Además de diagnosticar enfermedades que producen infertilidad como la endometritis crónica, el microbioma permite determinar si las bacterias del endometrio son las adecuadas para que se produzca el embarazo” explica la Dra. Inmaculada Moreno, directora de microbioma de Igenomix.
La receptividad endometrial es otro talón de Aquiles de la FIV. “Aunque la literatura científica nos indica que el endometrio es receptivo generalmente entre los días, 19, 20 y 21 del ciclo menstrual del mes, hay mujeres que tienen su ventana de implantación desplazada, por lo que la transferencia de su embrión debería de ser personalizada, abandonando el que sería el protocolo estándar o habitual”, explica el profesor Carlos Simón, director del comité científico de Igenomix y desarrollador del test ERA. “Tras varios fracasos de implantación con embriones de primera calidad, debemos considerar hacer una biopsia uterina a la paciente para recoger información sobre su receptividad endometrial y determinar así su momento óptimo de transferencia”, concluye el experto.
“El test ERA, que indica el momento óptimo de la transferencia embrionaria, así como los test moleculares EMMA y ALICE, que analizan la composición del microbioma uterino en busca de desequilibrios (disbiosis) o la presencia de bacterias patogénicas que requieran la administración de antibióticos, son hoy en día grandes aliados para conseguir una óptima receptividad endometrial y alcanzar el éxito reproductivo en pacientes con fallo de implantación”, concluye la Dra. Federica Moffa.
Si quieres leer el post anterior, puede leerlo en: No me quedo embarazada, ¿soy infértil?